Silny lęk przed dentystą lub konieczność przeprowadzenia skomplikowanego zabiegu sprawiają, że tradycyjna wizyta staje się niemożliwa. W takich sytuacjach rozwiązaniem jest leczenie zębów pod narkozą, które pozwala na przeprowadzenie wszystkich procedur bez stresu i bólu. Pacjent zasypia i budzi się po wszystkim, nie pamiętając samego zabiegu. Dowiedz się, jak wygląda cały proces, od przygotowań aż po wybudzenie.
Czym jest leczenie stomatologiczne pod narkozą?
Leczenie stomatologiczne pod narkozą, czyli w znieczuleniu ogólnym, to specjalistyczna procedura pozwalająca na przeprowadzenie nawet najbardziej skomplikowanych zabiegów w stanie głębokiego, kontrolowanego snu. Dzięki niej pacjent nie odczuwa bólu, lęku ani stresu, a po wybudzeniu nie pamięta samego leczenia.
Istotnym elementem zabiegu jest stała opieka wyspecjalizowanego zespołu. Nad Twoim bezpieczeństwem czuwa nie tylko stomatolog, ale przede wszystkim doświadczony anestezjolog. To on indywidualnie dobiera leki, wprowadza Cię w stan snu, a następnie nieprzerwanie monitoruje podstawowe funkcje życiowe – oddech, tętno i ciśnienie – przez cały czas trwania procedury, aż do bezpiecznego wybudzenia.
Znieczulenie ogólne pozwala przeprowadzić niemal każdy rodzaj leczenia stomatologicznego. Metodę tę najczęściej wykorzystuje się do kompleksowych i czasochłonnych zabiegów, które można dzięki niej wykonać podczas jednej wizyty. U dorosłych są to na przykład skomplikowane ekstrakcje zębów mądrości, liczne implantacje czy pełna odbudowa uzębienia. Z kolei leczenie zębów pod narkozą u dzieci umożliwia wyleczenie wszystkich zębów z próchnicy za jednym razem, oszczędzając maluchom stresu związanego z wieloma wizytami.
Kiedy wskazane jest leczenie pod narkozą?
Decyzja o leczeniu zębów pod narkozą nigdy nie jest podejmowana pochopnie; to rozwiązanie zarezerwowane dla szczególnych sytuacji, gdy tradycyjne metody okazują się niewystarczające. Znieczulenie ogólne w stomatologii stanowi odpowiedź na potrzeby pacjentów, dla których wizyta w gabinecie wiąże się z paraliżującym stresem lub innymi barierami uniemożliwiającymi współpracę z lekarzem.
Głównym wskazaniem jest silna dentofobia – paraliżujący lęk przed leczeniem stomatologicznym. U osób cierpiących na tę fobię sama myśl o wizycie u dentysty wywołuje panikę. Narkoza pozwala im przejść przez niezbędne zabiegi w pełnym komforcie, bez świadomości i negatywnych wspomnień, co często stanowi jedyną szansę na wyleczenie zębów i uniknięcie poważnych powikłań.
Kolejną grupę pacjentów stanowią dzieci, które z powodu wieku, lęku lub wcześniejszych negatywnych doświadczeń nie są w stanie współpracować ze stomatologiem. Narkoza umożliwia kompleksowe wyleczenie wszystkich zębów podczas jednej wizyty, oszczędzając dziecku stresu związanego z wielokrotnymi wizytami. Należy jednak pamiętać, że ostateczną kwalifikację do zabiegu zawsze przeprowadza anestezjolog po dokładnej ocenie stanu zdrowia małego pacjenta.
Znieczulenie ogólne jest również nieocenionym wsparciem dla osób z niepełnosprawnościami intelektualnymi lub fizycznymi, a także pacjentów z niektórymi schorzeniami neurologicznymi (np. choroba Parkinsona, padaczka) czy psychicznymi. Dla tych pacjentów utrzymanie otwartych ust i pozostanie w bezruchu przez dłuższy czas jest często niemożliwe, dlatego narkoza gwarantuje im bezpieczeństwo i pozwala na precyzyjne wykonanie zabiegu.
Wskazaniem bywają również rozległe i skomplikowane zabiegi chirurgiczne. Nawet jeśli pacjent nie odczuwa lęku, narkoza może być zalecana przy konieczności jednoczesnego usunięcia kilku zębów mądrości, wszczepienia wielu implantów czy przeprowadzenia zaawansowanych procedur odbudowy kości. Pozwala to zrealizować cały, często wielogodzinny plan leczenia podczas jednego spotkania, co znacząco skraca czas terapii i rekonwalescencji.
Jak wygląda przygotowanie do leczenia pod narkozą?
Przygotowanie do leczenia stomatologicznego pod narkozą to ważny, wieloetapowy proces, który gwarantuje maksymalne bezpieczeństwo pacjenta. Cała procedura jest starannie planowana i nadzorowana przez zespół medyczny – stomatologa, anestezjologa i pielęgniarkę anestezjologiczną – a jej celem jest dokładna ocena stanu zdrowia i zminimalizowanie wszelkiego ryzyka.
Wywiad medyczny i konsultacja anestezjologiczna
Pierwszym i najważniejszym krokiem jest konsultacja z anestezjologiem, która ma na celu dokładną ocenę Twojego stanu zdrowia i zakwalifikowanie Cię do zabiegu. Podczas spotkania lekarz przeprowadzi szczegółowy wywiad medyczny, pytając o przebyte choroby, aktualne dolegliwości, przyjmowane leki oraz ewentualne uczulenia. Ważne, by zabrać ze sobą listę wszystkich zażywanych preparatów, włączając w to suplementy diety i zioła.
Podczas konsultacji lekarz szczegółowo omówi całą procedurę, wyjaśni, na czym polega narkoza, i odpowie na wszystkie Twoje pytania. To także moment, w którym specjalista ocenia ryzyko związane ze znieczuleniem, wykorzystując do tego m.in. pięciostopniową skalę ASA (American Society of Anesthesiologists) do klasyfikacji stanu fizycznego pacjenta. Ostateczną decyzję o możliwości bezpiecznego przeprowadzenia zabiegu anestezjolog podejmuje na podstawie zebranych informacji oraz wyników zleconych badań.
To ważny etap, który pozwala wykluczyć ewentualne przeciwwskazania, takie jak ostra infekcja dróg oddechowych, poważne choroby serca, ciężka niewydolność oddechowa czy uczulenie na leki stosowane w anestezji. Celem jest zapewnienie Ci maksymalnego bezpieczeństwa i komfortu podczas całego procesu.
Zalecenia żywieniowe i leki przed zabiegiem
Podstawą przygotowań jest pozostanie na czczo, co minimalizuje ryzyko zachłyśnięcia się treścią żołądkową. Zgodnie z ogólnymi wytycznymi ostatni stały posiłek można spożyć najpóźniej 6 godzin przed zabiegiem, a klarowne płyny (np. wodę) – 4 godziny przed. Należy jednak bezwzględnie przestrzegać indywidualnych zaleceń anestezjologa, ponieważ w przypadku dzieci te ramy czasowe mogą się różnić.
Równie ważna jest kwestia przyjmowanych na stałe leków. Podczas konsultacji należy poinformować anestezjologa o wszystkich zażywanych preparatach, włączając w to leki bez recepty, suplementy i zioła. To on zdecyduje, które z nich przyjąć w dniu zabiegu, a które tymczasowo odstawić – nie wolno modyfikować dawkowania na własną rękę. Ponadto na minimum 24 godziny przed znieczuleniem należy bezwzględnie powstrzymać się od spożywania alkoholu i palenia papierosów, ponieważ używki te negatywnie wpływają na układ krążenia i oddechowy.
W dniu zabiegu należy pamiętać o kilku praktycznych wskazówkach:
- Przyjdź do kliniki bez makijażu, biżuterii i soczewek kontaktowych.
- Upewnij się, że paznokcie u rąk są czyste i niepomalowane, ponieważ lakier (nawet hybrydowy) może zakłócać działanie pulsoksymetru.
- Załóż wygodny, luźny strój.
Badania diagnostyczne przed znieczuleniem ogólnym
Aby zapewnić maksymalne bezpieczeństwo podczas zabiegu, anestezjolog musi dokładnie ocenić Twój ogólny stan zdrowia. W tym celu, po przeprowadzeniu wywiadu medycznego, zleci wykonanie pakietu badań diagnostycznych. Ich wyniki mają decydujące znaczenie dla ostatecznej kwalifikacji, ponieważ pozwalają wykluczyć ewentualne przeciwwskazania do narkozy.
Zakres wymaganych badań jest ustalany indywidualnie, jednak standardowy panel najczęściej obejmuje:
- Morfologia krwi: ocena ogólnego stanu organizmu (poziom hemoglobiny, liczba krwinek), pozwalająca wykryć anemię lub stan zapalny.
- Wskaźniki krzepnięcia krwi (koagulogram): ocena ryzyka nadmiernego krwawienia podczas zabiegu.
- Poziom elektrolitów, glukozy i kreatyniny: kontrola pracy nerek i gospodarki wodno-elektrolitowej.
- EKG (elektrokardiogram): ocena pracy serca, obowiązkowa u pacjentów po 40. roku życia lub z chorobami układu krążenia.
W niektórych przypadkach lekarz może zlecić również dodatkowe testy, takie jak ogólne badanie moczu czy oznaczenie poziomu TSH (hormonu tarczycy). Poza badaniami laboratoryjnymi niezbędne są także badania obrazowe jamy ustnej, np. pantomogram czy tomografia komputerowa. Choć służą one głównie stomatologowi do precyzyjnego zaplanowania leczenia, dostarczają anestezjologowi ważnych informacji o skali i rodzaju planowanych procedur.
Jak przebiega zabieg stomatologiczny pod narkozą?
Gdy wszystkie przygotowania są zakończone, a wyniki badań potwierdzają Twoją kwalifikację, nadchodzi dzień zabiegu. Cały proces odbywa się w specjalnie przystosowanym gabinecie i jest nadzorowany przez zespół specjalistów – stomatologa, anestezjologa oraz pielęgniarkę anestezjologiczną. Przebieg leczenia można podzielić na trzy główne etapy, które zapewniają Twoje bezpieczeństwo i komfort.
Indukcja znieczulenia (wejście w narkozę)
To pierwszy, najważniejszy moment zabiegu, w którym stery przejmuje anestezjolog. Jego zadaniem jest bezpieczne i komfortowe wprowadzenie Cię w stan znieczulenia ogólnego. Proces ten, zwany indukcją, polega na podaniu precyzyjnie dobranych leków anestetycznych, najczęściej przez wkłucie dożylne (wenflon).
Alternatywnie, zwłaszcza w przypadku dzieci, znieczulenie można rozpocząć drogą wziewną. Pacjent oddycha wówczas przez specjalną maseczkę, wdychając mieszaninę gazów anestetycznych, co pozwala mu łagodnie zasnąć. Niezależnie od metody, cały proces jest szybki i bezstresowy: poczujesz jedynie narastającą senność, a po chwili spokojnie zaśniesz, nie odczuwając lęku ani bólu.
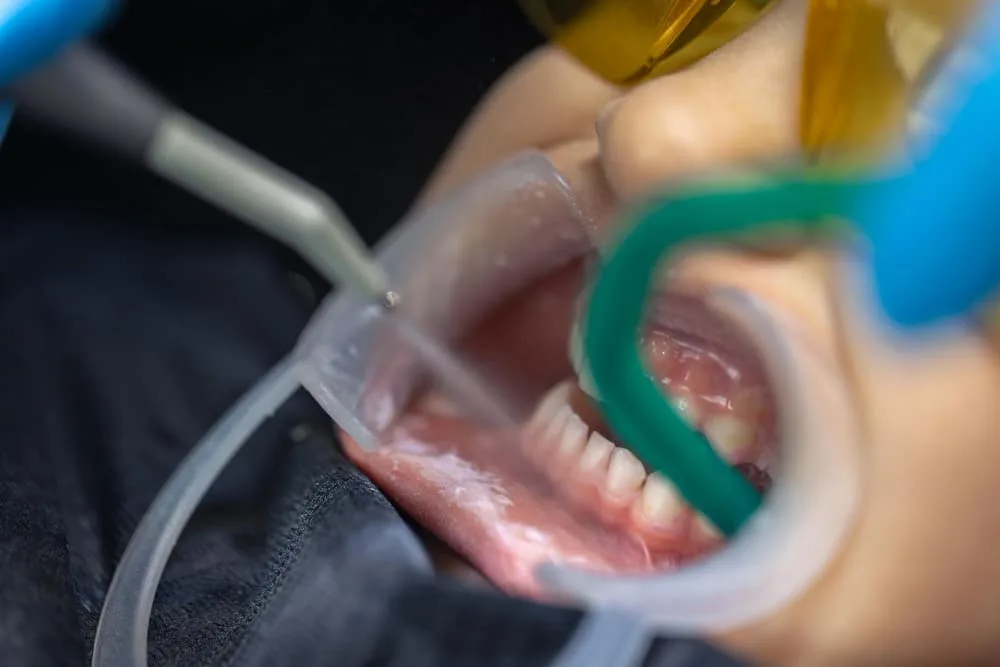
Gdy już śpisz, zespół anestezjologiczny podłącza Cię do specjalistycznej aparatury monitorującej. Przez cały czas trwania zabiegu kontroluje ona Twoje podstawowe parametry życiowe: pracę serca, ciśnienie krwi, oddech i natlenienie. Anestezjolog dba również o utrzymanie drożności dróg oddechowych, co gwarantuje pełne bezpieczeństwo. Gdy tylko osiągniesz odpowiednią głębokość snu, a Twoje funkcje życiowe będą stabilne, stomatolog przystępuje do leczenia.
Faza utrzymania narkozy i wykonanie zabiegów
Gdy jesteś już w stanie głębokiego, kontrolowanego snu, rozpoczyna się właściwy etap leczenia, nazywany fazą podtrzymania. W tym czasie anestezjolog nieustannie czuwa nad Twoim bezpieczeństwem, precyzyjnie dawkując leki anestetyczne i monitorując parametry życiowe – pracę serca, ciśnienie tętnicze, oddech oraz saturację. Dzięki temu stomatolog ma optymalne warunki do pracy, a Ty nie odczuwasz żadnego bólu, lęku ani dyskomfortu.
To właśnie na tym etapie dentysta realizuje cały, wcześniej ustalony plan. Zaletą narkozy jest możliwość przeprowadzenia wielu, nawet bardzo skomplikowanych procedur podczas jednej wizyty, w tym:
- Leczenie zachowawcze: leczenie wszystkich ubytków próchnicowych i zakładanie wypełnień.
- Endodoncja: leczenie kanałowe jednego lub kilku zębów.
- Chirurgia stomatologiczna: ekstrakcje zębów (w tym ósemek), resekcje wierzchołków korzeni.
- Implantologia: wszczepienie implantów zębowych.
- Protetyka: przygotowanie zębów pod korony i mosty.
- Periodontologia: zabiegi takie jak skaling naddziąsłowy i poddziąsłowy.
Całkowite zrelaksowanie pacjenta pozwala stomatologowi na sprawną i precyzyjną pracę, co umożliwia kompleksowe wyleczenie wszystkich zębów podczas jednej wizyty. Oszczędza to czas i stres, a pacjent budzi się dopiero po zakończeniu wszystkich zaplanowanych zabiegów.
Zakończenie znieczulenia i przygotowanie do wybudzenia
Po zakończeniu wszystkich zabiegów przez stomatologa rozpoczyna się ostatni etap – wybudzanie. Na tym etapie zespół anestezjologiczny ponownie przejmuje pełną kontrolę, aby zapewnić Ci łagodny i bezpieczny powrót do świadomości. Proces ten jest równie starannie zarządzany i monitorowany, jak wcześniejsze fazy znieczulenia.
Anestezjolog stopniowo zmniejsza, a następnie wstrzymuje podawanie leków anestetycznych, które organizm zaczyna metabolizować. Prowadzi to do powolnego odzyskiwania przytomności. Aby przyspieszyć ten proces, w niektórych przypadkach podaje się specjalne leki odwracające działanie środków znieczulających. Przez cały ten czas zespół medyczny nieustannie czuwa nad Twoimi parametrami życiowymi, dbając o to, by wybudzanie przebiegało bez żadnych zakłóceń.
Gdy tylko odzyskasz świadomość i zaczniesz samodzielnie, stabilnie oddychać, zespół przeniesie Cię do pokoju wybudzeń. Pozostaniesz tam pod fachową opieką personelu aż do odzyskania pełnej orientacji, co gwarantuje maksymalne bezpieczeństwo.
Jak wygląda wybudzenie i opieka po narkozie?
W pokoju wybudzeń rozpoczyna się etap powrotu do pełnej sprawności pod stałą opieką medyczną. Personel nieustannie monitoruje podstawowe parametry życiowe (tętno, ciśnienie, oddech), aby zapewnić, że proces wybudzania przebiega prawidłowo i bezpiecznie. Przez pewien czas utrzymywany jest również dostęp dożylny na wypadek konieczności podania leków.
Czas potrzebny na pełne wybudzenie jest kwestią indywidualną. Zależy od wielu czynników, w tym rodzaju podanych leków, długości zabiegu, a także Twojego wieku i ogólnego stanu zdrowia. Zazwyczaj podstawowe funkcje życiowe i świadomość wracają w ciągu 30–60 minut. Jednak odzyskanie pełnej orientacji i sprawności psychoruchowej może potrwać nawet kilka godzin. Ważne jest, aby dać sobie czas i nie spieszyć się z powrotem do aktywności.
W pierwszych godzinach po narkozie mogą pojawić się typowe, przejściowe dolegliwości, które zwykle ustępują samoistnie. Zespół medyczny jest jednak przygotowany, by łagodzić każdy dyskomfort. Do najczęstszych objawów należą:
- uczucie zimna,
- nudności,
- ból i zawroty głowy,
- zmęczenie,
- ból gardła (jako efekt intubacji).
Gdy lekarz uzna, że stan pacjenta jest stabilny, przekazuje szczegółowe zalecenia do domu. Najważniejsze z nich to:
- Spożywanie pierwszych posiłków i napojów po ok. 3 godzinach od wybudzenia.
- Odpoczynek i unikanie wysiłku fizycznego przez co najmniej 12 godzin.
- Bezwzględny zakaz prowadzenia pojazdów i obsługi maszyn przez 24 godziny.
- Konieczność opuszczenia kliniki pod opieką osoby towarzyszącej.
Najczęstsze objawy w okresie pooperacyjnym
Gdy przestaje działać znieczulenie miejscowe, podane dodatkowo w trakcie zabiegu, pojawiają się dolegliwości bólowe – jest to normalna reakcja organizmu. Ból występuje najczęściej po kilku godzinach od zabiegu, a jego intensywność zależy od rozległości procedury. Dolegliwości mogą utrzymywać się do 3 dni, a w przypadku bardziej inwazyjnych zabiegów – nawet do tygodnia.
Oprócz bólu, w miejscu zabiegu może wystąpić obrzęk i zasinienie. To typowe objawy, które najczęściej nasilają się w drugiej dobie po zabiegu, a następnie stopniowo ustępują. Do innych częstych, choć przejściowych dolegliwości, należą:
- drętwienie lub mrowienie w okolicy poddanej leczeniu,
- trudności w żuciu i mówieniu,
- niewielkie krwawienie lub obecność wydzieliny w ślinie,
- zmiana smaku lub nieprzyjemny zapach z ust,
- ogólne osłabienie i stan podgorączkowy.
Rzadziej mogą pojawić się reakcje skórne (swędzenie, zaczerwienienie, wysypka), a także suchość w ustach lub nadmierne wydzielanie śliny. Wszystkie te objawy są zazwyczaj naturalną częścią procesu gojenia. Aby przyspieszyć powrót do zdrowia, najważniejsze jest ścisłe przestrzeganie zaleceń lekarza, przyjmowanie przepisanych leków i dbanie o higienę jamy ustnej.
Możliwe działania niepożądane i przeciwwskazania
Leczenie stomatologiczne pod narkozą jest procedurą bezpieczną, ale jak każda interwencja medyczna, wiąże się z pewnym ryzykiem i nie może być stosowane u każdego. Decydującą rolę odgrywa tu szczegółowa kwalifikacja, która minimalizuje prawdopodobieństwo powikłań. Ostateczną decyzję o dopuszczeniu do zabiegu zawsze podejmuje anestezjolog na podstawie wnikliwego wywiadu i analizy wyników badań.
Istnieje szereg przeciwwskazań, które mogą uniemożliwić leczenie w znieczuleniu ogólnym. Do najważniejszych należą:
- Poważne choroby układu krążenia (np. niestabilna choroba wieńcowa, niedawno przebyty zawał serca).
- Ciężka niewydolność oddechowa.
- Zaawansowane choroby wątroby i nerek.
- Nieuregulowana cukrzyca.
- Ostra infekcja dróg oddechowych.
- Ciąża.
- Uczulenie na leki anestetyczne.
- Problemy z krzepliwością krwi.
- Alkoholizm i nałogowe palenie papierosów.
Nawet przy braku przeciwwskazań po narkozie mogą wystąpić łagodne, przejściowe działania niepożądane. Poważniejsze komplikacje zdarzają się niezwykle rzadko, jednak warto wiedzieć, jakie objawy powinny wzbudzić niepokój i skłonić do pilnej konsultacji.
Poważne powikłania i sytuacje alarmowe
Chociaż poważne komplikacje po narkozie stomatologicznej zdarzają się bardzo rzadko, ważne jest, aby pacjent i jego opiekunowie wiedzieli, jakie sygnały powinny wzbudzić ich czujność. Szybka reakcja na niepokojące objawy jest kluczem do bezpiecznego powrotu do zdrowia. Należy przy tym pamiętać, że zespół medyczny jest przygotowany na każdą ewentualność, a stały monitoring podczas zabiegu minimalizuje ryzyko.
Istnieją jednak objawy, które nigdy nie powinny być ignorowane i wymagają pilnej konsultacji lekarskiej. Do sygnałów alarmowych należą:
- Silny, pulsujący ból, który nie ustępuje po zażyciu zaleconych środków przeciwbólowych.
- Utrzymujący się lub narastający obrzęk po 2-3 dniach od zabiegu.
- Nieustające krwawienie z miejsca poddanego leczeniu.
- Pojawienie się gorączki (powyżej 38°C) lub dreszczy.
- Ropny wyciek z jamy ustnej lub nieprzyjemny zapach, który może świadczyć o infekcji.
Wymienione symptomy mogą wskazywać na rozwój stanu zapalnego lub infekcji, które wymagają natychmiastowej interwencji. Do najpoważniejszych, choć bardzo rzadkich, powikłań zalicza się ciężkie reakcje alergiczne czy zaburzenia krążeniowo-oddechowe, jednak nad bezpieczeństwem pacjenta przez cały czas czuwa anestezjolog. W razie jakichkolwiek wątpliwości po powrocie do domu należy bezzwłocznie skontaktować się z kliniką.
Sedacja i znieczulenie miejscowe jako alternatywa
Narkoza, czyli znieczulenie ogólne, jest skutecznym rozwiązaniem w wielu przypadkach, ale nie jedyną opcją dla pacjentów odczuwających lęk przed leczeniem. Nowoczesna stomatologia oferuje szereg alternatywnych metod, które pozwalają na komfortowe przeprowadzenie zabiegów bez konieczności całkowitego wyłączania świadomości. Wybór właściwej metody zależy od indywidualnych potrzeb pacjenta, jego stanu zdrowia oraz złożoności planowanego leczenia.
Podstawową i najczęściej stosowaną alternatywą jest znieczulenie miejscowe. Polega ono na podaniu środka znieczulającego bezpośrednio w okolice leczonego zęba, co czasowo blokuje odczuwanie bólu w danym obszarze. Pacjent pozostaje w pełni świadomy i może współpracować z lekarzem, a sam zabieg – czy to leczenie kanałowe, czy wszczepienie implantu – jest całkowicie bezbolesny. Jest to standard w większości procedur, jednak może okazać się niewystarczający dla osób z silną dentofobią.
Dla pacjentów, u których lęk stanowi główną barierę, doskonałym rozwiązaniem jest sedacja. W przeciwieństwie do narkozy pacjent nie traci tu świadomości, lecz jest wprowadzany w stan głębokiego relaksu i uspokojenia. Wyróżnia się kilka jej rodzajów:
- Sedacja wziewna (gaz rozweselający) – pacjent wdycha przez maseczkę mieszaninę podtlenku azotu i tlenu, co wprowadza w stan odprężenia i redukuje ból. Zaletą jest szybki powrót do pełnej sprawności po zabiegu.
- Sedacja doustna – polega na przyjęciu na ok. godzinę przed zabiegiem leków uspokajających. Powoduje to znaczne zmniejszenie lęku i często częściową niepamięć wsteczną.
- Sedacja dożylna – środki uspokajające podawane są dożylnie, co pozwala na precyzyjną kontrolę głębokości relaksu. Pacjent pozostaje przytomny, ale jest w stanie głębokiego wyciszenia, przypominającego półsen.
Sedację można również stopniować: od płytkiej, przy której pacjent jest w pełni świadomy, przez umiarkowaną, z zachowaniem odruchów obronnych, aż po głęboką, gdzie świadomość jest już znacznie ograniczona. Lekarz zawsze indywidualnie dobiera odpowiednią metodę i jej głębokość, aby zapewnić pacjentowi maksymalne bezpieczeństwo i komfort podczas wizyty.
Specjalne przypadki dla dzieci i pacjentów z dentofobią
Chociaż nowoczesna stomatologia oferuje wiele metod łagodzenia lęku i bólu, istnieją grupy pacjentów, dla których standardowe podejście jest niewystarczające. W takich sytuacjach leczenie zębów pod narkozą staje się nie tylko komfortowym, ale często jedynym możliwym rozwiązaniem. Dotyczy to przede wszystkim najmłodszych pacjentów oraz osób zmagających się z paraliżującym lękiem przed dentystą.
Leczenie stomatologiczne dzieci pod narkozą jest wskazane, gdy mały pacjent nie może współpracować z lekarzem z powodu wieku, lęku lub niepełnosprawności. Narkoza pozwala na przeprowadzenie wszystkich niezbędnych zabiegów – od leczenia próchnicy po ekstrakcje – podczas jednej, krótkiej wizyty. Dziecko unika w ten sposób stresu związanego z wieloma wizytami, borowaniem czy zastrzykami, a całe doświadczenie jest dla niego neutralne, ponieważ po prostu przesypia leczenie. To humanitarne podejście, które chroni psychikę małego pacjenta przed negatywnymi skojarzeniami z dentystą w przyszłości.
Drugą ważną grupą są pacjenci z dentofobią – panicznym, niekontrolowanym lękiem przed leczeniem stomatologicznym. Dla takich osób sama myśl o wizycie w gabinecie bywa traumatyczna. Znieczulenie ogólne pozwala im całkowicie wyeliminować strach i stres, umożliwiając wykonanie niezbędnych, często odkładanych latami zabiegów. Pacjent zasypia przed rozpoczęciem leczenia i budzi się, gdy wszystko jest już za nim, nie pamiętając żadnego etapu procedury.
W określonych przypadkach leczenie stomatologiczne pod narkozą bywa refundowane przez Narodowy Fundusz Zdrowia. Refundacja dotyczy głównie pacjentów z orzeczeniem o niepełnosprawności oraz, w ograniczonym zakresie, dzieci i młodzieży do 18. roku życia, u których również stwierdzono niepełnosprawność.
Podobne tematy